体の一部に細菌感染などによる慢性の炎症があり、それ自体の症状は軽いのですが、これが原因となって他の臓器に反応性の病変をつくることを「病巣感染」といいます。歯科で遭遇する分かりやすい例としては、歯周病によってお口の中に小さな傷ができ、そこから悪玉口腔内細菌(虫歯菌や歯周病菌など)が体内に侵入することによって引き起これる「菌血症」があります。
菌血症にような重度な全身疾患まではいかなくとも、口の中の病巣が原因で皮膚の病気が起きたり、悪化させていたりする場合もあります。そのような場合には、原因である口の中の病巣を除去することが根本治療となります。
歯周病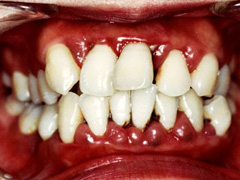
歯周病菌や歯肉の炎症が病巣となります。病巣除去のためには原因細菌をきちんと調べて、徹底的に除菌する歯周病治療が重要です。
失活歯や根尖病変
虫歯や歯周病の悪化によって神経にまで達した場合、根管治療によって神経を除去する必要があります。このようにして神経を取った歯を失活歯(しっかつし)と呼びますが、根管治療されずに放置されていたり、根管治療がうまくいっていない場合などには、それに伴う病変(根尖病変)も病巣となります。
破折歯
歯が割れていると、その部位から細菌感染を起こして病巣となってしまうので、速やかに取り除く必要があります。レントゲン写真にも写らず、破折が分からない場合もあるので、治療には注意が必要です。
病巣感染が起こる理由として以下のようなことが言われています。
1 .細菌が、病巣から血管を通って他の部位に住み着く(菌血症)
2 .細菌の毒素や代謝産物が血管を通って体内を巡り、沈着することによる感染防御反応
3 .細菌、細菌の死骸、毒素、代謝産物に対する抗体によって起こるアレルギー反応
4 .病変からの持続的な刺激による、神経系(自律神経)の過剰な反応・・・など
病巣感染の主な原因は細菌だと思われますが、大阪にある当院では、歯科材料(特に金属イオン)や使用薬剤などによっても反応が起こるのではないかと考えています。なぜなら、抜いた歯を良く観察してみると、細菌感染だけではなく、金属溶出や劣化した歯科材料が認められるケースが多いからです。
 病巣感染は、医師・歯科医師であれば誰もが知っている常識ですが、根管治療を軽視し、保存可能な歯をむやみに抜いてしまう歯科医師が増えていた歴史的経緯もあって、あまり重要視されてきませんでした。
病巣感染は、医師・歯科医師であれば誰もが知っている常識ですが、根管治療を軽視し、保存可能な歯をむやみに抜いてしまう歯科医師が増えていた歴史的経緯もあって、あまり重要視されてきませんでした。
しかし、最近では、病巣感染が少しずつ重要視されるようになってきています。もちろん、むやみに歯を抜くことは勧められませんが、病気の原因となり得る歯を残すことは、全身の病気を引き起こす可能性があることも念頭に置かなければなりません。
病巣を除去しつつ、歯を保存することが可能であれば、それが理想的な治療であることは間違いありません。ですが、歯を残したけれど、それによって病気になってしまったのでは全く意味がありません。私達歯科医療者の目的は歯を保存することだけではなく、患者さんが快適に、健康な状態で過ごせるようにすることだと考えています。

当院では大阪での開業当初より、「歯は全身と深く関わっている」という考えのもと、口の中だけを診るのではなく、全身のことを考慮した、体に優しい安全な歯科治療を行ってきました。実は、このような理念に至った背景には、私自身の体験があるのです。
私は歯科大学生時代、手術を宣告されるほど重症の腰痛と、常時薬が手放せないほどの酷い頭痛に悩まされましたが、そのいずれもが、噛み合わせ改善治療と毒性歯科金属の除去治療で完治しました。この経験によって、「歯科が全身に与える影響の大きさ」を誰よりも痛感したのです。
特に、歯科材料が体に与える悪影響は想像以上です。詰め物やインプラントなどに金属を用いた場合、口腔内で金属が溶解して金属イオンが体内に沈着してしまう、口腔内電流が発生することによって自律神経が乱される、金属がアンテナのように電磁波を集積して電磁波過敏症を引き起こすなど、さまざまな害が発生します。
 当院では、歯科金属(歯の詰め物や被せ物、芯棒の金属等)を除去して、多くの患者さんの不定愁訴を解消させてきました。さらに、インプラントにおいては、大阪での開業当初より「金属であるチタンを使用したインプラントは絶対に埋入しない」という主義を守り通しています。
当院では、歯科金属(歯の詰め物や被せ物、芯棒の金属等)を除去して、多くの患者さんの不定愁訴を解消させてきました。さらに、インプラントにおいては、大阪での開業当初より「金属であるチタンを使用したインプラントは絶対に埋入しない」という主義を守り通しています。
現在、大阪のみならず日本及び世界で施術されているインプラント治療は99.9999......%がTi(チタン=チタニウム)という金属のインプラントです。また、上部補綴物や上部構造(アバットメント)はジルコニアであっても、骨内に埋入する部分はチタン製というインプラントも多々あります。
しかし、当院で採用しているインプラント・システムは、上部補綴物や上部構造だけでなく、骨内に埋入する部分まで100%ジルコニアで形成されています。ジルコニアインプラント治療は、日本ではまだ歴史の浅い最先端治療ですが、将来的にはチタンインプラント治療よりも主流になっていくと予想しています。
今後、インプラント治療をお考えの方にはもちろんのこと、原因不明の不定愁訴に悩まされている方にもぜひ、この「歯科材料(歯科金属)が体に与える悪影響」について知っていただき、体に優しい歯科治療を受けていただくための参考にしていただければ幸いです。
 中垣歯科医院 院長 中垣直毅/大阪歯科大学大学院卒
中垣歯科医院 院長 中垣直毅/大阪歯科大学大学院卒
歯科医師・歯学博士
大阪歯科大学歯周病学講座講師
米国インディアナ州立インディアナ大学歯周病科客員講師
日本歯周病学会認定医・歯周病専門医
ジャパンインプラントプラクティス指導医
米国財団法人 野口英世 医学研究所 理事
【略歴】
・日本歯周病学会認定歯周病認定医・専門医 平成7年4月1日取得
・日本顎咬合会認定咬み合わせ認定医 平生12年月1日取得
・口腔医科学会認定医 平成22年10月16日取得
・口腔医科学会認定口腔セカンドオピニオン専門医 平成22年10月16日取得
・日本歯科人間ドッグ学会認定医 平成20年7月23日取得
・日本糖尿病協会歯科医師登録医 平静21年月1日取得
・歯周内科学研究会認定医 平成23年7月1日取得
・日本化学療法学会認定抗菌化学療法認定歯科医師 平成24年1月1日取得
・衛生検査技師 平成23年3月8日取得
・大阪府警察協力歯科医
・豊中市立第三中学校校医 平生23年4月1日
・食育指導士 認定 平成23年11月30日取得
・大阪歯科大学大学院卒
当院は日本歯周病学会認定の歯周病認定医・専門医です
歯周病についての研究を日本歯周病学会を中心に発表してきました。
 日本歯周病学会を中心とした発表・論文
日本歯周病学会を中心とした発表・論文
■「歯周ポケットにおける病原酵素産生菌の分布」の論文をみる
■その他の41の論文の題目を見る
この41の論文の内容は、国立情報学研究所 論文情報ナビゲータ[サイニイ]でご覧いただけます。(有料)

アメリカ合衆国のインディアナ州立インディアナ大学歯学部歯周病科の客員講師を委嘱されました。
同時に中垣歯科医院はインディアナ大学歯学部歯周病科の認定医療機関に認定されました。
インディアナ大学=Indiana University(通称:IU)

Dr.NAOKI NAKAGAKI
インディアナ大学 歯学部 同窓会会員
インディアナ大学歯学部インプラント科研究員
ジャパンインプラントプラクティクス指導医
インディアナ大学歯学部歯周病科客員講師

左 端:Dr. John N Williams Jr. (Dean) インディアナ大学 歯学部 学部長 全米歯学部長会 副理事長
中央右:Dr.Michael Kowolik(Associate Dean) インディアナ大学 歯学部 副学部長
右 端:DR.Vanchit John(Chair Periodontics) 歯周学 学部長



私自身が歯科大学生時代に手術を宣告される程の重症の腰痛と、頭痛薬を手放せないほどのひどい頭痛を噛み合わせ改善治療と毒性歯科金属の除去治療で完治した体験から、歯科が全身に与える影響の大きさは誰よりも痛感しています。
特に歯科材料が身体に与える悪影響は想像以上です。
そもそもどなたも削っていない白い歯が28本あったのです。安易に虫歯を作ってしまうことで歯に異物が詰められ、噛み合わせが崩れていきます。
当医院では綺麗な白い歯をなるべく削らないように抜かないように予防管理していくことに力を入れています。
私たちと一緒に白い歯を残しませんか!
所属学会・研究会
日本歯周病学会
日本顎咬合学会
日本歯科保存学会
口腔医科学会
日本抗加齢学会
日本化学療法学会
日本糖尿病協会
大阪歯科学会
岐阜歯科学会日本歯科人間ドック学会
国際歯周内科学研究会
日本口腔内科学研究会
日本医療・環境オゾン研究会
噛み合わせと全身との関連を考える会
日本ヘルスケア歯科研究会
国際和合医療学会
ゼロ医学研究会
その他
中垣歯科医院と併設のミキコクリニックでは、歯科と内科で連携してオゾン療法に取り組んでいます。

オゾン療法とは、血液浄化、アンチエイジング、歯周病や皮膚の治療などにオゾンを利用する治療方法です。オゾンは、空気中の酸素(O2)が化学反応で変化した物質(気体)で、化学式ではO3と書きます。通常の大気中にも存在している物質で、大気を殺菌・脱臭・招集するといった自浄作用を行っています。オゾンの殺菌力は塩素の6倍、細菌・雑菌を死滅させるスピードは300倍という威力です。そのため手術が行えない場合や、通常の治療では効果が得られない場合などにも効果が期待できます。
オゾン療法は、ヨーロッパでは古くから用いられている治療方法で、免疫細胞の代謝を活性化させて免疫系の調節を行い、抗酸化作用を高めることで、本来もっている自然治癒力を引き出すことが可能であるとともに、他の治療とも安全に併用でき、副作用も少なく、体に負担をかけない治療方法です。
このオゾンの効果に着目した大阪にある当院は、キューバにて研修を受けた日本オゾン研究会会員です。また、オゾン療法にはさまざまな方法があることから、当院と併設のミキコクリニックでは、歯科と内科で連携して、オゾン療法に取り組んでいます。
●ヒールオゾン
ヒールオゾンとは、オゾンによって虫歯菌を99%殺菌し、再石灰化を促進することで虫歯を治療するという治療法です。歯を削る量が少なくて済みますし、さらには、根管治療にも用いることができます。
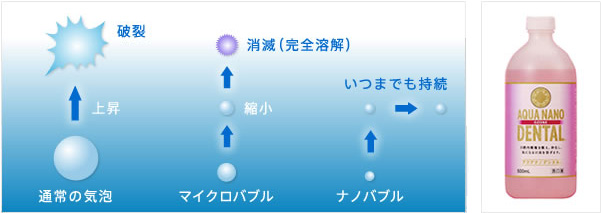
●ナノバブルオゾン水
オゾンガスを特殊な技術によって水中に溶け込ませ、それ自体に殺菌力を持たせた水です。通常の気泡のサイズ(マクロ)では、オゾンガスの分子が大きいため、液体の中では浮力で浮いてしまいますが、特殊技術でナノサイズ化することにより、液体の中に留まり、殺菌効果を発揮できます。当院では、このナノバブルオゾン水を用いて、歯周ポケットの除菌治療を行っています。
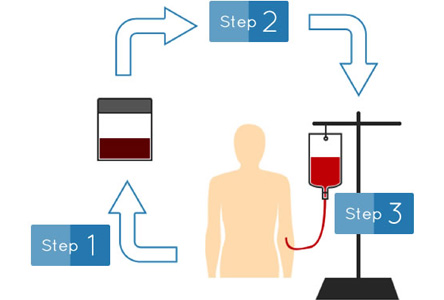
●自家血オゾン療法(血液クレンジング療法)
当院併設のミキコクリニックとタイアップして行っている療法で、患者さんの血液を採血によって取り出してオゾンを注入し、それを再度患者さんの体内に戻すという方法です。一度に採血する量は50~100mlで、これに2~4mgのオゾンを注入します。この方法は、オゾンの酸化・殺菌作用によって血液が活性化するため、歯周病治療やアレルギー治療、免疫力アップに効果があります。
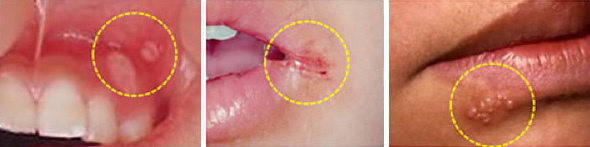
●オゾンクリーム
オリーブオイルにオゾンガスを溶かしたクリームを、炎症や感染がおきている患部に塗りこみます。オゾンの殺菌力により、口内炎や口角炎、口唇ヘルペスなどの傷を治癒します。
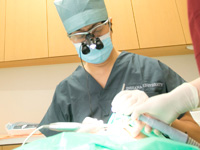
インプラントの外科手術には、大きく分けて2種類の方法があります。一般的に、口腔内や身体に問題が無い場合は、「一回の外科手術でインプラントに仮歯をつけることが可能となる一回法」が選択されます。
一方、口腔内や身体の状態に問題がある場合は、「インプラントを埋め込んだ後、一旦歯ぐきを縫い合わせる二回法」が選択されることがあります。二回の外科手術が必要となることがデメリットとしてあげられますが、歯ぐきを閉じてインプラントが骨としっかり固定する期間を設けることにより、一回法に比べて感染のリスクが低くなるため、一回法で感染が懸念される方にとっては適した方法とされています。
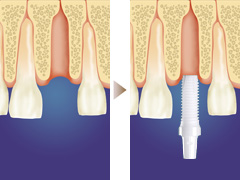 従来のインプラント治療(抜歯待時埋入法)の場合は、抜歯後3~6ヶ月の治癒期間を置いた後でインプラントを埋入します。さらに2〜6ヶ月の治療期間を経てから被せ物を作製します。それに対して抜歯即時埋入法では、抜歯と同時にインプラントを埋め込みますので、治療期間を短縮できます。
従来のインプラント治療(抜歯待時埋入法)の場合は、抜歯後3~6ヶ月の治癒期間を置いた後でインプラントを埋入します。さらに2〜6ヶ月の治療期間を経てから被せ物を作製します。それに対して抜歯即時埋入法では、抜歯と同時にインプラントを埋め込みますので、治療期間を短縮できます。
また、抜歯した後の穴の利用によって、改めて切開する必要がないことから、歯肉のダメージが少なく済むので、審美的にも優れた仕上がりになります。
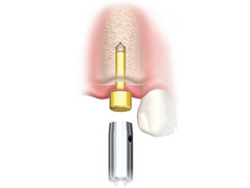 フラップレスインプラントとは、メスによる歯肉の切開や剥離を行わず、縫合の必要もない手術方法です。インプラント手術の前に精密検査(CT撮影)を行うことで、 歯肉を切ることなくインプラント手術をすることが可能になります。
フラップレスインプラントとは、メスによる歯肉の切開や剥離を行わず、縫合の必要もない手術方法です。インプラント手術の前に精密検査(CT撮影)を行うことで、 歯肉を切ることなくインプラント手術をすることが可能になります。
一般的なインプラント手術では、メスで歯肉を切開・剥離しますが、 フラップレス術式では、「歯肉パンチ」というもので歯肉に必要最小限の穴を開けて治療します。そのため、術中・術後の腫れや痛み・出血が抑えられ、治癒期間も短くて済むのです。
治癒期間が短縮されることにより、スムーズに次のステップに進めますので、全体的な治療期間も短縮されます。ただし、骨と歯肉が充分にあることが必須条件であり、全てのケースに適応できるわけではありません。
「これはもう治せない」
「あきらめたほうがいい」
「金属アレルギーだとインプラントは無理」
などと、他院で治療を断られてしまった(できなかった)方、まだあきらめるのは早いです。
大阪にある当院は、患者さんの絶望を希望へと変えるための「不可能を可能にする環境(体制・設備・材料・知識・取り組み)」を揃えています。まずは私共にご相談ください。当院を知っていただいてから、治療を受けるか受けないかの判断をしていただいても構いませんし、あきらめるのはそのあとでも遅くはありません。(あきらめさせませんけれども!)
また、断られてはいなくとも、どうにも治療に踏み切れない、いまいち「これだ!」という確信に出会えていない、という方でも、当院はセカンドオピニオンにも対応していますので、ご安心ください。
 ご自分の病気や受けている医療に対する理解を深めるため、現在治療されている医療機関以外の専門医の意見を聞くことをセカンドオピニオンといいます。
ご自分の病気や受けている医療に対する理解を深めるため、現在治療されている医療機関以外の専門医の意見を聞くことをセカンドオピニオンといいます。
当院のセカンドオピニオンは、他医院でインプラント治療を勧められて迷っている方、治療を行うかどうかを決める前に他の専門医の意見も求めてみたい方を対象に、当院の医師の意見や判断を患者さんにお伝えして、治療を受けるかどうかを判断するための参考にしていただくことを目的としております。
最新の結果で歯や骨の現状を正確に把握するため、当院で検査を受けていただき、その後で、ご相談と診断を行います。また、現在通われている医療機関に設備が整っておらず、CTでの立体的な検査・解析をご希望の場合などにもご対応いたします。治療や転医を無理に勧めることはありませんので、どうぞお気軽にご相談ください。
ただし、セカンドオピニオンを「話をするだけ」だから...と、「無料相談」のように思っていらっしゃる方もいるようですので、その点に関しましては、「保険適応の範囲内ではありますが、診察料は発生します」ということを、きちんとお伝えしておきたいと思います。
最新の結果で歯や骨の現状を正確に把握するため、「当院で検査を受けていただいた後のご相談と診断」になりますので、無料ではありません。しかしながら検査の結果を踏まえ、しっかりとしたカウンセリングやアドバイスをさせていただきますので、インプラント治療を行うべきかどうか迷い、悩んでいらっしゃる方は、安易に治療を始めてしまい大きなトラブルを抱えてしまうことのないよう、ぜひ当院にご相談ください。
持病の治療のために服用している薬がある場合には、治療を始める前にご相談ください。薬によっては、手術中などには一時的に服用を中断しなくてはいけないものもあります。たとえば、血の流れを良くするための動脈硬化などの薬は、血が止まりにくくしてしまうことがあるため、手術の際には充分な注意が必要です。
その他にも、糖尿病の薬をはじめ、経口避妊薬など服用に注意した方が良いものもありますので、必ず事前にご相談ください。
 インプラント治療を開始してから、埋入したインプラントに人工歯を接続するまでの間に、仮歯が必要となる場合があります。ただし、仮歯が必要ないケース(治療期間が短い場合や、噛み合わせの調整が不要な場合など)もありますので、詳細はカウンセリング等でのご相談になります。
インプラント治療を開始してから、埋入したインプラントに人工歯を接続するまでの間に、仮歯が必要となる場合があります。ただし、仮歯が必要ないケース(治療期間が短い場合や、噛み合わせの調整が不要な場合など)もありますので、詳細はカウンセリング等でのご相談になります。
(費用例:1本あたり5,000~20,000円)
 インプラント治療を始める前に、血液検査や健康診断、人間ドックなどで行った血液検査の結果を持参していただく場合があります。
インプラント治療を始める前に、血液検査や健康診断、人間ドックなどで行った血液検査の結果を持参していただく場合があります。
インプラント治療は、一般的に歯ぐきを切ってあごの骨にインプラントを埋め入れる外科手術が必要です。血液検査の結果を確認することで、出血を伴う手術で血が止まりにくい可能性が無いか、傷口の治りがおそくならないか、外科手術を受けることが出来る体調であるかどうかなど、治療をする上での問題点を探ることができます。
また、詳細な全身状態を把握することによって、インプラント手術中や手術後に起こるトラブルを予測することが可能となりますので、起こり得るリスクに備えることもできるのです。
インプラントを埋入する本数と手術にかかる目安時間
通常のインプラントの手術方法には、「一回法」と「二回法」とがあります。まずは、それぞれの手術方法と手術にかかる時間についてご紹介します。
※患者さんのお口やお身体の状態、歯科医師によって異なりますので、ご参考程度にお考えください。
●一回法と手術時間
一回法は、歯ぐきを切開する手術を一回のみ行う治療法です。インプラントを埋入する際に、インプラント体のヘッド部分を歯ぐきの外に出すことで、もう一度歯ぐきを切ることなく人工の歯の装着を行います。インプラントを埋入してすぐに人工の歯を装着する場合などは、この方法で治療します。
<インプラントを埋入する手術時間>
| 埋入する本数 |
1本 |
2本~3本 |
4本~6本 |
7本~10本 |
| 手術時間の目安 |
15~20分 |
25~45分 |
50分~85分 |
90分~120分 |
●二回法と手術時間
二回法は、歯ぐきを切開する手術を二回行う方法です。一回目の手術でインプラントをあごの骨に埋入し、一度歯ぐきを閉じてインプラントと骨が結合するまで3~6ヶ月待った後、二回目の手術で歯ぐきを切開し、人工の歯の土台を本体に取り付ける方法です。骨を増やす治療を同時を行う場合などは、感染率の低いこの方法で治療します。
<インプラントを埋入する一回目の手術時間>
| 埋入する本数 |
1本 |
2本~3本 |
4本~6本 |
7本~10本 |
| 手術時間の目安 |
15~20分 |
20~35分 |
40分~75分 |
80分~110分 |
<インプラント体に土台を取り付ける二回目の手術時間>
| 埋入する本数 |
1本 |
2本~3本 |
4本~6本 |
7本~10本 |
| 手術時間の目安 |
15~10分 |
15~20分 |
25分~35分 |
35分~60分 |
インプラントの年齢制限について
骨の成長がほぼ終了している16歳以上で、医学的、解剖学的に条件が満たされている限り、どなたでもインプラント治療をお受けいただくことができます。年齢の上限はありません。

治療方針の決定には、治療に関わるエビデンス(治療の根拠)、患者さんのバリュー(価値観や文化)、リソース(お金や時間)などが関係しています。そのため当院では、無料カウンセリングをしっかり行い、個々の患者さんにとって最善な治療方針を、患者さんと一緒に決めていきたいと思っています。
悩んでいらっしゃる患者さんには十分な意思決定支援を行いますし、場合によっては、インプラント治療以外の治療方法を選択、お勧めしていく場合もあります。治療方法の選択や、治療を受ける・受けないの決定権は患者さんにありますので、安心してご相談ください。

インプラントとは、虫歯や歯周病、事故など、何らかの理由で失ってしまった自分の歯の代わりに、人工の歯根と人工歯を用いて噛み合わせを回復させる治療法です。機能性、審美性、安定性に優れていて、固い物でも自分の歯と変わりなく食べることが可能です。
従来、入れ歯では食べづらかったおせんべいなども、バリバリと食べることができます。カケラを詰まらせる心配もないので、嫌な痛みもありません。また、部分入れ歯やブリッジのように、周囲の健康な歯を削る必要がないのも大きなメリットでしょう。
インプラントは、普段と同じように歯を磨いておけば口臭に悩まされることもありません。見た目も天然の歯とそん色がないため、大きな口をあけて大声で笑うこともできます。また、安全性や耐久性にも優れている上に、歯の欠損によってあごの骨量が減少していくことも防ぎ、いつまでも若々しい顔立ちを維持することができます。
<メリット>
・何でもよく噛める
・入れ歯のような不快感がない
・ブリッジのように他の歯を削る必要がない
・他の残っている歯を守ることができる
・あごの骨量の減少を防ぐ
・見た目も美しい
<デメリット>
・保険が適用されない
・手術を伴う
・治療期間が長い
インプラントは、「あごの骨に埋入して歯根の代わりとするインプラト体」、「インプラント体に結合されて歯の土台となるアバットメント」、そして、いわゆる歯の部分になる「上部構造」の3つの要素からできていて、それぞれにさまざまなタイプのものがあります。
インプラント体(フィクスチャー)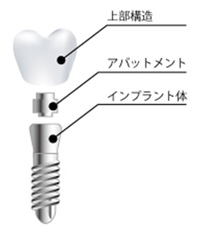
歯根に相当するもので、骨と結合し歯を支える部分です。歯槽骨の中に直接埋められる部分で、太さは約4mm程度、長さは約1cm程度のものが中心ですが、症例や骨のサイズ、量、形態に合わせてさまざまな形状のものを使い分けます。
土台(アバットメント)
アバットメントとは、インプラント体に装着して上部構造を支える部分で、設計によってさまざまな種類があります。
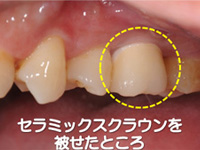
上部構造(被せ物)
これがいわゆる「歯」として見える部分です。天然歯と同じく、歯根部と歯冠部が存在する治療法のため、しっかり噛める美しい歯を再現することができます。
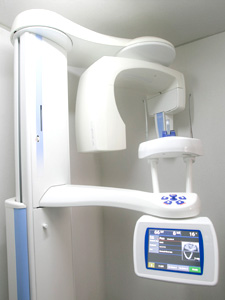 CTが導入される以前のインプラント治療は、一般的に経験と勘が頼りであり、経験豊富な医師と、そうでない医師との技術差が大きかったと思われます。事実、かつてはインプラントを移植する深さを誤り、大きな事故に繋がった事例があったと聞いています。
CTが導入される以前のインプラント治療は、一般的に経験と勘が頼りであり、経験豊富な医師と、そうでない医師との技術差が大きかったと思われます。事実、かつてはインプラントを移植する深さを誤り、大きな事故に繋がった事例があったと聞いています。
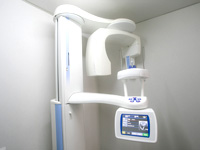
こうした事態を避けるために、当院のインプラント治療は、治療前にCTスキャンで確認してから手術に臨みます。事前にCT撮影を行うことで、より精度の高いインプラント治療が可能になりました。
CTの優れている点は、コンピュータ上で骨の状態が3次元で再現できるところにあります。これにより、レントゲンでは分からなかった骨の奥行きや骨の幅、厚みが正確に診断できるようになりました。今では、インプラント治療で欠かすことのできない重要な検査の1つです。
また、CTを導入していない医院では、大学病院や提携クリニックに出向いてCT撮影をしなければなりません。撮影までの期間が長くなる上、日程調整も必要でした。当院はCTを完備していますので、治療をスムーズに進めることができます。
<歯科用CTの導入メリット>
・インプラントを入れる位置、方向のシミュレーションが可能
・難易度の高い場合でも手術できる
・事前の確認が可能なため、メスで開くことが少ない⇒患者さんの負担軽減
・治療時間の大幅な短縮
歯の不調や不快感は、日々の生活に大きな悪影響を与えます。ご自身の歯に、次のような悩みや不満がある方は、ぜひ一度大阪にあります当院にご相談ください。最新の治療で、あなたのお悩みをすっきり解消し、快適な毎日を取り戻すためのお手伝いをいたします。
●治したい歯があるが、その両隣の健康な歯は削りたくない
インプラント治療なら、ほかの歯を傷つけることなく欠損した歯だけを治療することが可能です。
●発音がしづらい
人前で話す機会の多い方や入れ歯が合わずに話しにくい方は、インプラントにすることでスムーズな発音ができ、発音やしゃべりにくさを気にすることなく会話ができるようになります。
●硬い食べ物が食べられない
入れ歯は天然歯の1/3以下の咀嚼圧になってしまいますが、インプラントにすることで食事が楽しめるようになります。
●入れ歯がズレてしっかり噛めない・入れ歯の隙間に食べ物が詰まる
入れ歯は歯肉を圧迫するので、歯肉がどんどんやせていきます。歯肉がやせると入れ歯と歯肉の間に隙間ができ、食事中にズレたり外れたり、食べ物が挟まったりすることがありますが、インプラントなら安心です。
●入れ歯のバネが気になる
会話や食事など、お口をあけた時に入れ歯のバネが見えてしまうこともあるでしょう。インプラント治療は、とても自然な見え方で、審美的にも優れています。
●金属アレルギーを発症してしまった
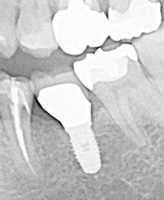
チタンインプラントを埋入している方は、それが金属アレルギーの原因になっている可能性があります。当院では、口腔内の金属がアレルギーの原因になっているかどうかを検査し、チタンが原因として疑われる場合には、ジルコニアへのリカバリーにも対応しています。
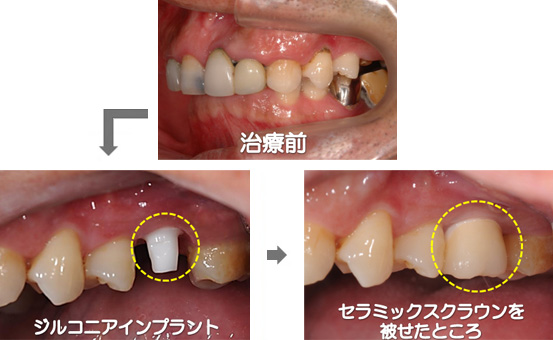
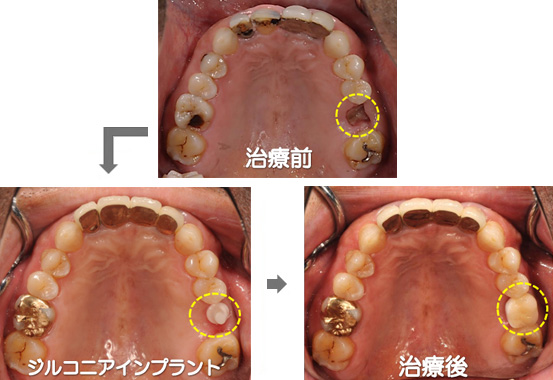
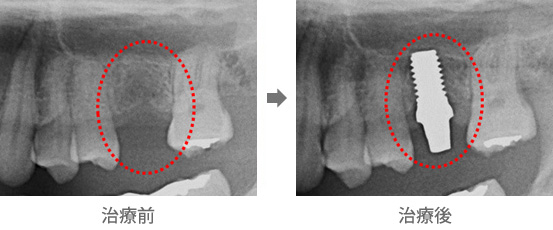
●病巣感染の治療
一見、抜歯が必要なほどではない歯でも、その根の先に起きている病変などが原因となって、体の他の部分に慢性の炎症(皮膚や内臓の疾患など)が起きてしまう場合があります。これを「病巣感染」といい、歯科金属の溶出によって同様の感染が起こる場合もあります。そういったケースでは、抜歯、あるいは現在埋入されているチタン性のインプラントの除去を行い、ノンメタルであるジルコニア性にすることによって、病巣を確実に取り除くことが可能になります。

電磁波過敏症とは、米国の医学者であるウイリアム・レイ博士によって命名された病名で、ある程度の電磁波を浴びると体が鋭敏に反応してしまう病気のことをいいます。この「ある程度の電磁波」というのが、過敏症ではない人と比較すると些少であり、過敏症の人は、
「パソコンの前にしばらくいるだけで体がだるくなってくる」
「携帯電話を長時間使用していると頭痛がしてくる」
など、日常生活に大きな支障をたしているのです。
<電磁波過敏症の症状>
1. 目の症状:見にくい、目が痛い、目がうずくなど
2. 皮膚の症状:乾燥する、赤くなる、できものなど
3. 鼻の症状:鼻づまり、鼻水など
4. 顔の痛み:顔がほてる、むくむ、水泡、ヒリヒリする
5. 口の症状:口内炎、メタリックな味がする
6. 歯やあご:歯やあごの痛み
7. 粘膜の症状:乾燥、異常な渇き
8. 頭痛:単なる頭痛のみならず記憶喪失やうつ症状まで
9. 疲労:異常な疲れ、集中力の欠如
10. めまい:気を失いそうな感覚、吐き気
11. 関節痛:肩こり、腕や関節の痛み
12. 呼吸:呼吸困難、動悸
13. しびれ:腕や足のしびれ、まひ
症状としては、まずは目に現れることが多く、電磁波を一定量浴びると周囲の景色が見えにくくなったり、目が痛くなったりします。その後、皮膚、頭痛の症状が現れ、重度の場合は呼吸困難や手足の麻痺などに悩まされるケースもあります。
研究者の間では、電磁波自体が要因であるという説と、生理・精神的な因子などが原因であるという説があり、現在のところ、はっきりとした結論は出されていません。しかし、「電磁波を発するものに近づくと体調が悪くなる」のであれば、出来る限り電磁波の影響を受けないようにすることが第一の対策になることは間違いないでしょう。
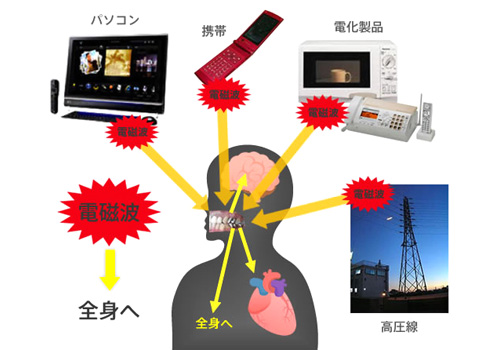
近年、「電磁波」という言葉が広く知られるようになったのは、携帯電話の普及によるところが大きいでしょう。また、携帯電話のほかにも、電子レンジや電磁調理器、電気カーペットなど、家電製品の中にも電磁波を発生するものはたくさんあります。
私たちは常に、電磁波に囲まれながら生活をしているといっても過言ではなく、「そういったものにはなるべく近づかない」と、日々の行動を制限することは不可能に近いかもしれません。そんな状況においてさらに、「自分の体の一部」が電磁波を集積してしまっているとしたら...。その悪影響は計り知れません。
 チタンインプラントに使われているチタンは、携帯電話のアンテナに使われる素材でもあります。脳や心臓にほど近い口の中に、チタンインプラントというアンテナを立ててしまうと、周りの電化製品や携帯電話、高圧電線が発する電波や電磁波を積極的に集積することになり、人体に電波障害「電磁波過敏症」を引き起こす要因になり兼ねません。
チタンインプラントに使われているチタンは、携帯電話のアンテナに使われる素材でもあります。脳や心臓にほど近い口の中に、チタンインプラントというアンテナを立ててしまうと、周りの電化製品や携帯電話、高圧電線が発する電波や電磁波を積極的に集積することになり、人体に電波障害「電磁波過敏症」を引き起こす要因になり兼ねません。
金属アレルギーとは、金属と汗などが反応して発症する皮膚炎です。金属は汗などの体液に触れると溶け出す性質があり、それがイオン化して体のタンパク質と結びつくとアレルギー源(アレルゲン)となり、かゆみやかぶれなどの症状が起こります。

金属アレルギーの原因の約8割を占めているのはピアスなどのアクセサリーなのですが、実はどの金属もアレルゲンになる可能性があります。また、どの金属がアレルゲンになってしまうかは人(体質)によって異なるため、「この金属は絶対にアレルギーを起こさない」と断言することはできないのです。
さらには、金属アレルギーの反応が起こるまでの期間も人それぞれであり、金属に接触してから数日で発症する人もいれば、数年経ってから反応する人もいます。何年も経ってから発症した場合、かゆみやかぶれが金属アレルギーによるものであるとは気づかず、知らないうちに悪化している...というケースもあるのです。
金属アレルギーの症状のタイプ
金属アレルギーには、その発症の仕方に2つのタイプがあります。ひとつは、ピアスやネックレスなどが直接触れることによってアレルギーが発症する「接蝕皮膚炎」。そしてもうひとつは、「全身性接蝕皮膚炎」と呼ばれるタイプです。
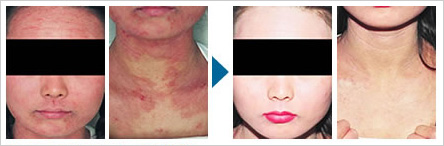
「全身性接蝕皮膚炎」は、金属が直接触れている部分と炎症が起こっている部分が異なるタイプです。たとえば、口腔内の金属がアレルギーの原因であっても、かゆみやかぶれといった炎症は、手や足など体の他の部分に発症しているといったケースです。このケースでは、口腔内の金属が原因だと気づくことが出来ず、長年つらい症状に悩んでいる人もいるようです。
 溶出しやすい金属が使われていたり、金属が溶出しやすい環境にあったりすると、アレルギーの発症率は高まります。アクセサリーなどによる金属アレルギーが、一般的に夏に発症しやすいといわれるのは、夏場は高温多湿で汗をかきやすい環境だからです。
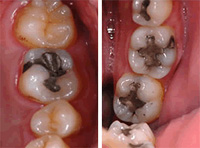
溶出しやすい金属が使われていたり、金属が溶出しやすい環境にあったりすると、アレルギーの発症率は高まります。アクセサリーなどによる金属アレルギーが、一般的に夏に発症しやすいといわれるのは、夏場は高温多湿で汗をかきやすい環境だからです。
口腔金属アレルギーは、アクセサリーなどが原因であるケースと比較すると、発症頻度は多くありません。しかし、口の中には唾液という体液が常に存在していますので、金属が溶け出しやすい環境です。さらには、飲食物や虫歯の原因菌によって酸性化したり、噛み合わせや歯磨きによって金属が摩耗するなど、口腔内には「金属がイオン化しやすい環境」が揃ってしまっているのです。
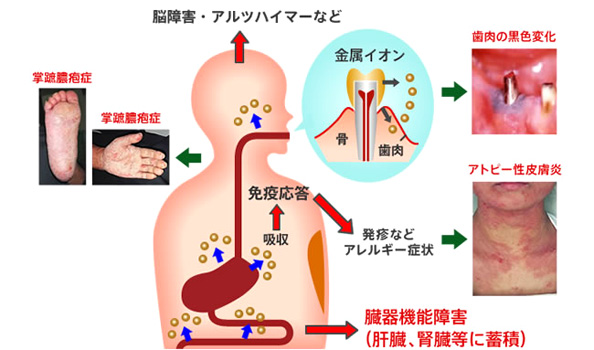
当院では開業当初より、金属であるチタンを用いたインプラントは絶対に埋入しないという主義を守り通してきました。

その理由は、歯の詰め物として使われる金属でさえ、
「電磁波を集めるアンテナになる」
「口腔内で電流を発生させる」
「金属イオンとなって溶け出してアレルギーの原因になる」
と考えるからです。詰め物でさえそうなのですから、ましてや骨の中に埋めるインプラントに金属を用いることは、さらに体への悪影響が強まってしまうのではないかと懸念するからです。
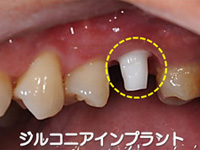
そこで当院では、「金属を使わない、安全で親和性の高いインプラント」として、「100%ジルコニア」のみを採用し、症例を選んで施術しています。
ジルコニアの特徴
「人工ダイヤモンド」とも呼ばれるジルコニアは、生体親和性、審美性、そして強度においても、従来インプラントに用いられてきている金属(チタン)よりも優れています。特に強度は、従来のチタンの3倍以上あります。また、本体に汚れが付きにくいため、衛生的で安全な歯科材料なのです。
ジルコニアインプラントは、日本ではまだ認可がおりていませんが、アメリカやヨーロッパといった歯科先進国では認可されています。大阪にある当院では『身体に良い』ということで ジルコニアを取り入れていますが、 海外では『色が白くて審美性が良い』 という理由で、その人気や認知度は急速に広まっています。
また、ジルコニアには「滞っている気の流れを改善する効果があること」が、ロシア製医療検査機器のAMSATで確認されています。
 当院が採用しているインプラントシステムは、100%ジルコニアインプラントのパイオニアである、スイスの Z-systemです。Z-system社が日本に上陸したと同時に講習を受け、ジルコニアインプラントの取り扱いクリニックとしては、大阪でのみならず関西初、日本国内においても歯科医院第2号として認定を受けています。
当院が採用しているインプラントシステムは、100%ジルコニアインプラントのパイオニアである、スイスの Z-systemです。Z-system社が日本に上陸したと同時に講習を受け、ジルコニアインプラントの取り扱いクリニックとしては、大阪でのみならず関西初、日本国内においても歯科医院第2号として認定を受けています。
 当院では、歯と全身を考慮した歯科治療を行っています。そのため、生体親和性に優れているジルコニアインプラントといえども、「体にとっては異物であることに変わりはない」という考えを持って治療に当たっております。
当院では、歯と全身を考慮した歯科治療を行っています。そのため、生体親和性に優れているジルコニアインプラントといえども、「体にとっては異物であることに変わりはない」という考えを持って治療に当たっております。
虫歯や事故で歯を失ってしまった場合、 ブリッジによって欠損部位の両隣の健康な歯を削りたくない方や、入れ歯に違和感があってお悩みの方などには、インプラントは最適な治療方法ですが、すべての方にとって最適であるとは限らないのです。
そこで当院では、患者さんと入念なインフォームド・コンセントを行い、インプラントの利点・欠点を十分理解していただいた上で、さらには適応症例も慎重に選んでジルコニアインプラントを行うように心がけています。

人生80年といわれる昨今ですが、さまざまな理由で歯を失っていき、50代後半からは入れ歯が必要になる人が急に増えてきます。「加齢と共に歯が少なくなっていくのは仕方がない...」とお思いの方もいらっしゃるかも知れませんが、歯の本数が減ると次のような障害が発生してきます。 .
1.消化器への悪影響
口腔は消化器官の入口です。歯には、食べ物を小さく噛み砕くという大切な役割があり、噛めば噛むほど唾液や消化酵素、胃液などの分泌が促されます。しかし、歯が少なくなると咀嚼力が低下し、栄養のバランスが悪くなるばかりか、胃や他の臓器へかかる負担が大きくなってしまいます。
2.心理的な悪影響
歯を失ったまま放置していると、口元にシワが目立つようになって印象が老け込んでしまいます。口元に自信がなくなると、なるべく人に歯や口元を見せたくないという心理が働き、表情もどことなく不自然になってしまいます。またしっかり発声できないことから、話がしにくくなってしまうこともあります。そのようなことがコンプレックスとなり、しまいには人と会うのも憂鬱になり、性格も暗くなってしまいます。
3.運動機能への悪影響
奥歯でしっかりと食いしばれるか食いしばれないかで、運動能力も大きく変わってきます。たとえ入れ歯を入れていても、奥歯でしっかり噛めない状態では運動機能が低下し、転倒の危険が増加します。
4.認知症になる危険性
噛むことは、脳に多くの刺激を与えることでもあります。「同じ年齢の人で比較すると、歯のある人より、歯を失ってしまった人のほうが認知症になる確率が高い」「残っている歯が少なくなると脳が委縮し、脳の機能が低下する」といった報告もありますので、歯は脳の機能を保つためにも、とても大切なものなのです。
以上のようなことから、もしも歯を失ってしまった場合には、速やかにその機能を回復することが大切です。入れ歯やブリッジでもある程度の機能回復は可能ですが、「より自然に会話が楽しめて、食事が美味しく食べられ、見た目も天然の歯に近いもの」というニーズを満たしているのは、現時点ではインプラントだけといっても過言ではないかもしれません。

大阪にある当院では「歯と全身は繋がっている」という事実にしっかり向き合い、患者さんの全身の健康を見据えて診療にあたっています。そのためには、まず医療の垣根を取り払うことが重要です。当医院では「医科」と「歯科」、「西洋医学」と「東洋医学」を中心とした「伝統医学」を融合させた統合医療体制を実現し、歯と体に優しい治療を行っています。
内科併設&鍼灸治療院との連携
西洋医学では治りにくい症例が、東洋医学的アプローチによって改善するケースもあります。たとえば重度の歯周病の場合、細菌の除去だけでは改善しにくい症例が多々ありますが、その場合、体の不調や噛み合わせの悪さが影響していることが多いのです。

そのような場合当院では、噛み合わせに関して歯周病治療と平行して咬合調整を行います。また体の不調が影響しているケースでは、まずは併設している内科にて漢方薬を処方し、体質改善を行って体の免疫力を上げることにより、良好な結果を導き出しています。
また口内炎や毒性歯科金属除去後には、体内に溜まった毒素(有害金属イオン)の排出を促す目的などでも漢方薬を処方しています。さらには、世界のトップスポーツトレーナーであり、アメリカNo.1鍼灸師に選ばれたことのある白石宏が、月1回大阪の当院へ来院し、治療にあたっておりますので、鍼治療で体の免疫力を上げることも可能です。
歯周内科的な治療でレッドコンプレックスにも対応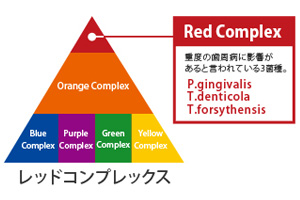
口腔内には何百種類もの細菌がいますが、中でも「レッドコンプレックス」と呼ばれる3つの菌(P.g.菌、T.d.菌、T.f.菌)は、「もっとも歯周病を発生させるリスクの高いもの」として知られています。検査によって、こういった菌が潜んでいることが分かった場合には、できるだけ早いうちに、「歯科的な治療」と「内科的な治療」を組み合わせて、徹底的な治療を行うことが大切です。
中~重度の歯周病の場合には、まずは内科にて、抗生物質で感染を抑える治療を行います。そして、抗生物質が効いているうちに2
~3回程ご来院いただき、歯と歯ぐきの間の歯垢と歯石をすべてきれいに取り除いて除菌してしまいます。こういった対応は、内科を併設していればこそ可能な、とても有効な治療方法です。
安心・安全なジルコニアインプラント治療を成功させるカギは、細菌除去、咬合力の維持管理、免疫力のコントロールを行うことです。当院は、歯周病専門医、噛み合わせ認定医でもあり、さらには、併設内科との連携体制も確立されているため、安心してインプラント治療を受けていただけます。
当院では、「1.原因除去」⇒「2.機能回復」⇒「3.再発防止」という3STEPを徹底し、歯科治療の悪循環を断ち切ります。
 インプラント治療の手術自体に関しては、当院はもちろんのこと、どこの医院でも、術前画像検査や事前シュミレーションによって確実性を高めていると思われますので、あまり心配する必要はありません。それでもなお、インプラントの脱落や周囲炎、知覚異常や上顎洞炎といったトラブルが発生するケースが見受けられるのは、術前、術後の管理不足が大きな要因であるといわざるを得ません。
インプラント治療の手術自体に関しては、当院はもちろんのこと、どこの医院でも、術前画像検査や事前シュミレーションによって確実性を高めていると思われますので、あまり心配する必要はありません。それでもなお、インプラントの脱落や周囲炎、知覚異常や上顎洞炎といったトラブルが発生するケースが見受けられるのは、術前、術後の管理不足が大きな要因であるといわざるを得ません。
つまり、インプラントを長持ちさせるために本当に重視すべきなのは、STEP1とSTEP3を如何に徹底できるかということなのです。
当院では、このSTEP1とSTEP3は基本的に、専門的な知識と技術を持った衛生士が担当して、歯科医師が行う機能回復(STEP2の手術)をしっかり支えてくれています。また、併設内科による徹底した術前チェックや、術後の免疫力コントロールも受けられるので、トラブルを回避し、患者さんの健康とインプラントを末永く維持していただけます。
STEP1:徹底した術前管理(原因除去)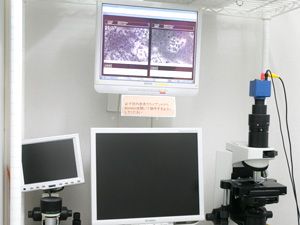
併設内科で術前チェックを行い、なぜ歯を失ってしまったのかを考え、原因を徹底的に除去します。特に歯周病に関しては、術前に原因菌を見極めて、徹底的に除去しておくことが、術後のインプラント歯周炎の予防につながります。
原因除去の方法としては、マイクロレベル(歯ブラシレベル)で行うか、ミクロレベル(顕微鏡レベル)で行うかで大きな差が生じます。たとえていうなら、住宅がシロアリの被害にあった際、漠然としたシロアリ駆除を行う(=マクロレベル)か、住み着いているシロアリの種類を見極めて、極悪種の存在の有無まで確認して徹底的に駆除する(=顕微鏡レベル)かの違いです。
当院では、無色透明な対象物まで観察可能な位相差顕微鏡を用いたリアルタイムPCR法で、「歯周病を発生させるリスクが最も高い細菌」として知られている、「レッドコンプレックス」と呼ばれる3つの菌(P.g.菌、T.d.菌、T.f.菌)を中心とする極悪菌種の存在を調べ、これらを徹底的に除去していきます。
STEP2:安全性の高い手術(機能回復)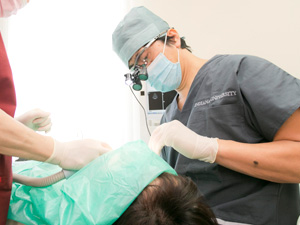
当院では、金属(主にチタン)を使用したインプラントは一切埋入せず、安全性の高い100%ジルコニアインプラントのみを採用しています。このタイプは、他の歯科金属に見られる溶解・電流・電磁波などの害がなく、歯肉との親和性や強度もチタン以上に優れています。さらには、経年によって歯肉が退縮したとしても、全体が同素材(100%ジルコニア)なので、審美性に欠けることがありません。
手術においては、CT撮影によってサージカルプレートを作成して埋入方向や深さをガイドするなど、血管や神経を傷つけることのない確実な手術を行うとともに、できるだけ侵襲性が低く、痛くない手術を心がけています。
STEP3:徹底した術後管理(再発防止)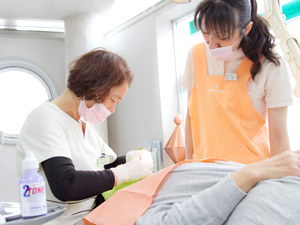
術後は、歯周病専門医として細菌の繁殖や歯周病の再発に留意するとともに、噛み合わせ認定医としては、インプラントを埋入した歯と周囲の歯の並びや噛み合わせを定期的に確認して、咬合力の維持管理を徹底します。また、併設内科との連携で免疫力向上のサポートを行い、術後回復やインプラントの維持に努めます。



 病巣感染は、医師・歯科医師であれば誰もが知っている常識ですが、根管治療を軽視し、保存可能な歯をむやみに抜いてしまう歯科医師が増えていた歴史的経緯もあって、あまり重要視されてきませんでした。
病巣感染は、医師・歯科医師であれば誰もが知っている常識ですが、根管治療を軽視し、保存可能な歯をむやみに抜いてしまう歯科医師が増えていた歴史的経緯もあって、あまり重要視されてきませんでした。
 当院では、歯科金属(歯の詰め物や被せ物、芯棒の金属等)を除去して、多くの患者さんの不定愁訴を解消させてきました。さらに、インプラントにおいては、大阪での開業当初より「金属であるチタンを使用したインプラントは絶対に埋入しない」という主義を守り通しています。
当院では、歯科金属(歯の詰め物や被せ物、芯棒の金属等)を除去して、多くの患者さんの不定愁訴を解消させてきました。さらに、インプラントにおいては、大阪での開業当初より「金属であるチタンを使用したインプラントは絶対に埋入しない」という主義を守り通しています。 中垣歯科医院 院長 中垣直毅/大阪歯科大学大学院卒
中垣歯科医院 院長 中垣直毅/大阪歯科大学大学院卒 日本歯周病学会を中心とした発表・論文
日本歯周病学会を中心とした発表・論文










 従来のインプラント治療(抜歯待時埋入法)の場合は、抜歯後3~6ヶ月の治癒期間を置いた後でインプラントを埋入します。さらに2〜6ヶ月の治療期間を経てから被せ物を作製します。それに対して抜歯即時埋入法では、
従来のインプラント治療(抜歯待時埋入法)の場合は、抜歯後3~6ヶ月の治癒期間を置いた後でインプラントを埋入します。さらに2〜6ヶ月の治療期間を経てから被せ物を作製します。それに対して抜歯即時埋入法では、

 ご自分の病気や受けている医療に対する理解を深めるため、
ご自分の病気や受けている医療に対する理解を深めるため、
 インプラント治療を開始してから、埋入したインプラントに人工歯を接続するまでの間に、仮歯が必要となる場合があります。ただし、仮歯が必要ないケース(治療期間が短い場合や、噛み合わせの調整が不要な場合など)もありますので、詳細はカウンセリング等でのご相談になります。
インプラント治療を開始してから、埋入したインプラントに人工歯を接続するまでの間に、仮歯が必要となる場合があります。ただし、仮歯が必要ないケース(治療期間が短い場合や、噛み合わせの調整が不要な場合など)もありますので、詳細はカウンセリング等でのご相談になります。 インプラント治療を始める前に、血液検査や健康診断、人間ドックなどで行った血液検査の結果を持参していただく場合があります。
インプラント治療を始める前に、血液検査や健康診断、人間ドックなどで行った血液検査の結果を持参していただく場合があります。




 CTが導入される以前のインプラント治療は、一般的に経験と勘が頼りであり、経験豊富な医師と、そうでない医師との技術差が大きかったと思われます。事実、かつてはインプラントを移植する深さを誤り、大きな事故に繋がった事例があったと聞いています。
CTが導入される以前のインプラント治療は、一般的に経験と勘が頼りであり、経験豊富な医師と、そうでない医師との技術差が大きかったと思われます。事実、かつてはインプラントを移植する深さを誤り、大きな事故に繋がった事例があったと聞いています。



 チタンインプラントに使われているチタンは、
チタンインプラントに使われているチタンは、

 溶出しやすい金属が使われていたり、金属が溶出しやすい環境にあったりすると、アレルギーの発症率は高まります。アクセサリーなどによる金属アレルギーが、一般的に夏に発症しやすいといわれるのは、夏場は高温多湿で汗をかきやすい環境だからです。
溶出しやすい金属が使われていたり、金属が溶出しやすい環境にあったりすると、アレルギーの発症率は高まります。アクセサリーなどによる金属アレルギーが、一般的に夏に発症しやすいといわれるのは、夏場は高温多湿で汗をかきやすい環境だからです。


 当院が採用しているインプラントシステムは、
当院が採用しているインプラントシステムは、 当院では、歯と全身を考慮した歯科治療を行っています。そのため、生体親和性に優れているジルコニアインプラントといえども、「体にとっては異物であることに変わりはない」という考えを持って治療に当たっております。
当院では、歯と全身を考慮した歯科治療を行っています。そのため、生体親和性に優れているジルコニアインプラントといえども、「体にとっては異物であることに変わりはない」という考えを持って治療に当たっております。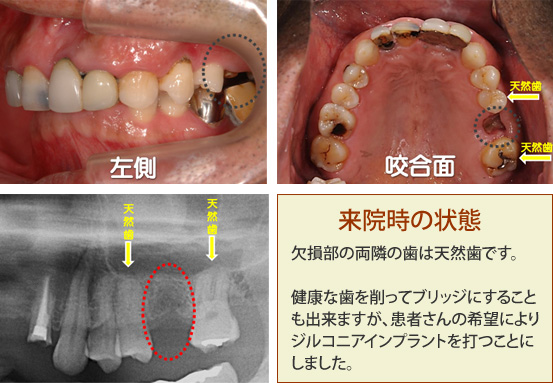







 インプラント治療の手術自体に関しては、当院はもちろんのこと、どこの医院でも、術前画像検査や事前シュミレーションによって確実性を高めていると思われますので、あまり心配する必要はありません。それでもなお、
インプラント治療の手術自体に関しては、当院はもちろんのこと、どこの医院でも、術前画像検査や事前シュミレーションによって確実性を高めていると思われますので、あまり心配する必要はありません。それでもなお、